Noticias
Noticias
La leucemia linfocítica crónica afecta a 5 de cada 100 mil habitantes. Quiénes pueden enfermarse. Las nuevas alternativas terapéuticas. Los síntomas que hay que tener en cuenta.

La Leucemia linfocítica crónica es un cáncer de avance lento en la médula ósea y la sangre que se produce porque los linfocitos (un tipo de glóbulos blancos) enferman y se multiplican en forma anormal. Esta clase de leucemia se origina en las células hematopoyéticas de la médula ósea y tiene algunos síntomas típicos: fiebre, sudores nocturnos, cansancio que persiste, infecciones frecuentes, dolores en huesos y articulaciones, comezón o erupción en la piel, nódulos inflamados en el cuello, axilas o ingle. Pero muchas veces no hay señales y se detecta por medio de exámenes de sangre que una persona se hace por otras razones, por ejemplo, un hemograma para un chequeo general.
Aunque hubo avances en las últimas décadas en relación a la detección y los tratamientos, la búsqueda de terapias más eficaces sigue siendo un desafío. De eso se habló largamente la semana pasada en San Pablo, Brasil, donde se desarrolló el 2º Encuentro Iberoamericano sobre Leucemia Linfocítica Crónica (Ibam por sus siglas en inglés) al que asistieron oncohematólogos y otros profesionales vinculados al tratamiento de esta enfermedad. Allí se presentaron nuevos fármacos para enfrentarla y mejorar así la calidad y la expectativa de vida de las personas con este diagnóstico.
Hay tres tipos principales de cáncer de sangre: leucemia, linfoma y mieloma. Y entre las leucemias hay cuatro que son las más frecuentes: la leucemia linfocítica crónica (30%), la leucemia mieloide aguda (36%), la leucemia linfoblástica aguda (11,5%) y la leucemia mieloide crónica (11,5%).
La leucemia linfocítica crónica es una de las más comunes en los adultos y suele afectar sobre todo a personas mayores. Como es de carácter crónico requiere de un tratamiento para poder sobrellevarse. "Debemos evaluar a cada paciente y elegir la mejor opción terapéutica para su bienestar. De allí que encontrar el camino a seguir sea tan relevante", expresó Carlos Chiattone, profesor de la Facultad de Ciencias Médicas de Santa Casa de Sao Paulo, coordinador del Centro de Linfoma del Hospital Samaritano, un reconocido profesional en Latinoamérica en el abordaje de las leucemias.
El médico señaló que los tratamientos posibles para controlar la leucemia linfocítica crónica son: observación y seguimiento del paciente; quimioterapia; inmunoterapia; terapia dirigida y trasplante de médula ósea.
El tratamiento —se explicó durante el encuentro iberoamericano— puede lograr la remisión pero muchas veces con el tiempo genera recaídas. Y entonces los períodos de remisión suelen ser cada vez más cortos.
Además quienes tienen leucemia linfocítica crónica pueden tener determinadas mutaciones genéticas que suelen provocar un avance repentino de la enfermedad y un mal pronóstico.
Actualmente, destacaron los profesionales, es posible determinar en laboratorio si el paciente tiene algunas de estas mutaciones que precipitan el desarrollo de la leucemia.
La calidad de vida se ve afectada tanto por el impacto físico de la enfermedad como por los efectos de las terapias y también el golpe emocional. Marula Steagall, una paciente con un tipo particular de problemas en la sangre, presidenta de la Asociación Brasilera de Linfoma y Leucemia, dijo durante el encuentro que "toda persona que recibe un diagnóstico de una enfermedad compleja necesita el apoyo familiar y social, y aunque se aprende a vivir con lo que a uno le toca son muchas las complicaciones y los dolores que se pueden evitar. Por eso las redes de pacientes son tan importantes. Además, somos los que podemos ejercer alguna presión para que los medicamentos lleguen a todos los que los precisan".
"En lo personal quiero ayudar porque yo me beneficié con la innovación científica. Sin el acceso a los tratamientos, hoy no estaría acá", enfatizó con emoción.
http://www.lacapital.com.ar/un-cancer-sangre-y-medula-lento-pero-peligroso-n1254532.html
Pablo Ráez, fotografía de Instagram.
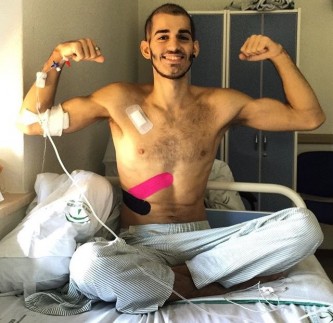
Se trata de la cara, a día de hoy, más visible de la leucemia pero son miles de niños, jóvenes como él, adultos y ancianos los que padecen esta enfermedad.
Pablo Raéz, después de superar un primer cáncer, se enfrenta de nuevo a él: “la segunda vez que me diagnosticaron cáncer lo pasé muy mal. Hasta que no llevaba dos semanas ingresado no lo acepté, pero un día me desperté muy motivado y escribí un post que decía Nunca te puedes dar el lujo de rendirte. A partir de ahí empecé a ser yo mismo y a llevarlo mejor”.
Es entonces cuando se entera de que su médula es “especial” y que será más difícil encontrar a alguien compatible con él. En ese momento, comienza un movimiento a través de las redes sociales para concienciar a las personas que se hagan donantes. “Para nada pensé que mi mensaje llegaría a tanta gente. La idea era contar mi historia. Me dijeron que no había una médula para mí y tuve la necesidad de que la gente la conociera”.
Al principio animó a la gente que conocía a que se hicieran donantes, sin embargo, se dio cuenta de que la respuesta siempre era la misma: “Pablo, yo si dono es para ti, médula para ti, solo para ti”, lo que le hizo ver que la gente estaba muy desinformada. “No se puede donar para alguien en particular, por eso empecé ahí mi llamamiento, para que la gente donara, no solo por mí, sino por todos los que lo necesitan”.
“Si no eres pesado la gente no te escucha”
La donación de médula ósea sigue siendo desconocida para muchas personas y para otras es el miedo el que les frena serlo. “¿No donar por temor a qué? Si te garantizan que no hay ningún riesgo. A las personas que no donan por miedo les diría que más miedo puedo tener yo”.
Han sido 63 días en el hospital y, aunque dice que siente fenomenal por estar en casa, físicamente sigue recuperándose. “Ahora mismo me veo hecho polvo, pero la fuerza la sigo teniendo en mi cabeza”, fuerza que a través de sus vídeos y sus mensajes de ánimo ha conmovido a tantas personas y ha animado a muchas otras a hacerse donantes de médula. “Si no eres pesado la gente no te escucha”, afirma.
Su familia ha sido fundamental en la recuperación pues el pasar tantas horas en el hospital acaba convirtiéndose en una batalla con uno mismo.
“Tu familia va ser la única que va a estar ahí día y noche. Ellos hacen que no te sientas tan solo, por eso son tan importantes, igual que el amor”.
¿Enviarías algún mensaje a aquellas personas que se encuentran en tu misma situación?
Es difícil mandar un mensaje a alguien que está pasando por lo mismo.
Cuando he estado en esa situación me daba un “coraje” cada vez que venía alguien y me decía: “tú eres fuerte, aguántalo porque tú eres fuerte. Ya lo has pasado una vez y lo puedes pasar otra y otra” y yo en esos momentos pensaba, ¿y por qué no lo pasas tú? ¿Cómo me vas a decir que por pasarlo una vez puedo pasarlo dos? A lo mejor la segunda vez el tiempo no te acompaña.
Es difícil, por lo tanto, aconsejar a alguien que esté en ese estado.
Yo lo que le diría es que todo pasará, que ahora mismo va a estar “jodido”, pero que todo pasará y que aguante lo que pueda.
http://www.diariodicen.es/201609/a-quienes-no-donan-por-miedo-les-diria-que-mas-miedo-puedo-tener-yo/
Bono es el cantante del grupo de rock ‘U2’ pero también es conocido por su faceta más solidaria. Desde hace 17 años se ha involucrado en campañas a favor de la condonación de la deuda externa del tercer mundo, hasta el punto de recibir numerosos reconocimientos a nivel mundial.
Ahora Bono se ha volcado en la detección precoz del cáncer y, junto a otras personas, ha invertido 45 millones de dólares en una pionera investigación científica. El proyecto, que recibe el nombre de ‘Color Genomics’, quiere ayudar a detectar el riesgo de cáncer hereditario como el de mama, ovario, colon y páncreas, a través de un análisis del ADN.

Por desgracia, el cantante de ‘U2’ no es ajeno a esta peligrosa enfermedad. En 2001, su padre, Bob Hewson, falleció de cáncer a la edad de 70 años. Una experiencia que ha marcado la vida del artista.
Otros famosos concienciados con la detección precoz del cáncer son, por ejemplo, la actriz Angelina Jolie que también respalda el acceso a estas pruebas genéticas. “Tiene que ser una prioridad el garantizar que más mujeres puedan acceder a las pruebas genéticas y el tratamiento preventivo para salvar sus vidas independientemente de su situación, sus medios y dondequiera que vivan”, explica en la página web de ‘Color Genomics’
http://www.elperiodico.com/es/noticias/gente/cantante-involucrado-deteccion-cancer-5425376
Un equipo de investigadores bonaerenses intenta derribar mitos alrededor de uno de los temas más trascendentales de la ciencia médica

Una célula madre es distinta al resto de las que existen en el cuerpo humano. Es más inespecífica que las otras y tiene una doble capacidad: en determinadas condiciones fisiológicas puede permanecer como tal, multiplicarse y generar nuevas células madre. En otras, ante el desgaste o lesión del órgano que la aloja, es capaz de convertirse en cualquier otro tipo de célula necesaria para mantenerlo estable”, diceRicardo Dewey, investigador independiente del Conicet en el Instituto de Investigaciones Biotecnológicas.
Sus palabras buscan ser precisas en función de las múltiples dudas alrededor de un concepto que trata de aclarar en su flamante libro, Células madre de cordón umbilical. Discusión en la Argentina: entre mitos y realidades, escrito en colaboración con Marisa Miranda y Gustavo Vallejo, investigadores independientes de la Universidad Nacional de La Plata (UNLP) y la Universidad Nacional de Quilmes (UNQ), respectivamente. La edición se realizó, por otro lado, con el apoyo del sello editorial de la Universidad Nacional de San Martín (Unsam).
“El libro surgió como una inquietud ante un nicho vacío, un espacio de comunicación que no estaba cubierto debidamente. En nuestro país hay mucha gente hablando de células madre de cordón umbilical sin la formación necesaria y se genera en el público general una gran confusión sobre el tema”, explicó Dewey.
La obra aborda la temática desde una perspectiva multidisciplinaria: Dewey es doctor en ciencias naturales, Miranda y Vallejo, en ciencias jurídicas e historia respectivamente. El equipo se constituye además con profesionales en comunicación y educación. “Decidimos investigar y contar cuál es la situación en la Argentina desde el punto de vista legal, comunicacional, bioético e histórico para que aquél que se acerque al libro pueda tener una serie de herramientas útiles. El objetivo es contribuir a la democratización del conocimiento y del acceso a la salud”, expresó Dewey.
Vallejo, por su parte, dijo: “Cuando empezamos a abordar el tema nos interesaron dos aspectos puntuales, por un lado, el impacto social, y por otro, el marco regulatorio, ya que el tema está atravesado por cuestiones que trascienden a la práctica estrictamente biológica, médica o terapéutica”.
El tratamiento médico consiste en trasplantar células madre a tejidos u órganos dañados con el fin de acrecentar su ritmo de producción celular.
Según el Incucai, la única práctica con células madre que ha demostrado seguridad y eficacia científica es el trasplante de células progenitoras hematopoyéticas (CPH) en casos de enfermedades oncohematológicas (la más notable de ellas, el cáncer). Fuera de este tratamiento no existe evidencia clínica ni tratamientos establecidos a nivel nacional e internacional que hayan demostrado la eficacia del uso de células madre para curar otras enfermedades.
El hecho de que estas células impliquen, además, el uso de embriones humanos y de tejido cadavérico fetal implica un cuidadoso examen de las cuestiones éticas relacionadas con el progreso de la investigación biomédica.
Aclarando confusiones
“La primera gran confusión se genera al momento de definir qué es una célula madre. Se habla de las del cordón umbilical y parece que solo ese tipo de células existieran allí. Entonces aquellos padres que están ante un momento emocional tan trascendente como es el nacimiento de un hijo se encuentran además con el peso de tener que decidir si guardan ese material genético pensando en enfermedades futuras del bebé, porque es una chance única. Pero, en realidad, no se informa que en los adultos hay células similares que también pueden usarse con los mismos fines terapéuticos”, aclara Dewey.
#Ciencia Tras el misterio de las células madre
http://diariohoy.net/interes-general/tras-el-misterio-de-las-celulas-madre-78287
Francisco Zavaleta, adolescente de 15 años, padece leucemia y requiere una donación de médula para sobrellevar la enfermedad.
La situación que atraviesa llevó a la familia a iniciar una campaña de difusión de donación de médula.
El adolescente se encuentra en tratamiento en la provincia de Córdoba desde hace dos meses y si bien la familia y amigos saben que la donación no es directa, ya que se requiere compatibilidad, llevan adelante la iniciativa para concientizar a la población de los beneficios y la ayuda que representa la acción para muchas personas.

Inscripción y requisitos
Para ser donante se requiere estar sano, tener entre 18 y 55 años y pesar más de 50 kilos. Hay que dirigirse al Centro de Donantes más cercano; en la provincia, es el Banco de Sangre ubicado frente a la Maternidad provincial y donar una unidad de sangre.
El donante no debe poseer antecedentes de enfermedades cardíacas, hepáticas o infectocontagiosas.
Un técnico informará a los donantes sobre el tema para completar su ficha de inscripción.
Con el consentimiento informado del donante se toma una pequeña muestra de la unidad de sangre donada para realizar el análisis de su código genético (HLA). Los datos de HLA se ingresan a la base informatizada del registro.
Las CPH sólo se donan si hay alguien que lo necesite y que sea un 100 por ciento compatible con el código genético del donante.
La probabilidad de ser compatible es de 1 en 40 mil. Todo este proceso lleva cierto tiempo, no es inmediato. En los casos en los que se registra compatibilidad, el Incucai se comunica con el potencial donante.
Si estás interesado en inscribirte en el Registro de Donantes de Médula Ósea, tenés que acercarte de lunes a viernes de 7.30 a 10.30 al Banco de Sangre Catamarca, en pje. Roberto "Boto” Gray al 500, frente a la guardia de la Maternidad provincial.
Allí, los profesionales realizarán el asesoramiento necesario sobre el proceso.
http://www.elesquiu.com/sociedad/2016/9/29/campana-familiar-para-donar-medula-227649.html
El Linfoma es un tipo de cáncer que se origina en las células del sistema linfático, parte fundamental del sistema inmunitario. Esta enfermedad puede llegar a cualquier parte del cuerpo debido a que el sistema linfático cuenta con tejidos que se encuentran en diversas partes como el bazo, médula ósea, amígdalas, adenoides y el timo; y también por los ganglios linfáticos que se pueden observar en la ingle, axila, cuello, abdomen, entre otros sititos. Estos ganglios son pequeñas estructuras que combaten infecciones y microbios.
Según su origen celular, evolución, tratamiento y pronóstico, el linfoma se divide en dos (2) grandes grupos: el Linfoma Hodgkin y el Linfoma No Hodgkin. A su vez cada uno de estos se divide en otros subtipos, el Linfoma Hodgkin comprende sólo cinco (5) subtipos mientras que el Linfoma No Hodgkin tiene más de 35 como por ejemplo el linfoma No Hodgkin de tipo folicular.
Estos dos tipos de linfoma pueden afectar a niños y adolescentes pero se observa con mayor frecuencia en adultos. En los pequeños, es más probable observar el Linfoma Hodgkin.
En la actualidad, no existe una causa específica conocida para el origen del linfoma, pero se han logrado identificar múltiples factores de riesgo que contribuyen a la aparición de esta patología como la obesidad, la exposición a la radiación, al benceno, al cigarrillo, a algunos virus, por ejemplo la infección por VIH, por el virus de Epstein Barr y por virus de Hepatitis B y C, entre otros.
Al tomar en consideración estos factores, se puede reducir el riesgo de padecer linfoma en la adultez. Sin embargo, en la mayoría de los linfomas pediátricos no se pueden prevenir.
Una persona con linfoma puede presentar síntomas como fiebre, pérdida de peso de más de 10 kgs en los últimos 3 meses, sudoración nocturna, prurito generalizado, cansancio, pérdida del apetito, crecimiento de algún grupo ganglionar, palidez acentuada, sangrado espontáneo y aparición de infecciones.
“Si el paciente no acude al médico por presentar síntomas inespecíficos al inicio, o si el médico no sospecha de un problema de linfoma, la referencia al especialista puede ser tardía y la extensión de la enfermedad puede ser mayor, comprometiendo órganos importantes e incluso causar la muerte. Es vital que la persona acuda al médico al presentar algunos de los síntomas señalados”, explica la Dra. Carina Araujo, hematóloga adscrita a Sanitas Venezuela.
Para tratar correctamente al paciente, se debe realizar una evaluación del estadio de la enfermedad. Si se encuentra en su etapa inicial (estadio I o II) amerita sólo radioterapia localizada o quimioterapia con esquemas de baja intensidad. Si está en estadio avanzado (III o IV) incluye esquemas de quimioterapia con múltiples drogas y en algunos casos se recomienda la consolidación del tratamiento con trasplante autólogo (del propio paciente) o alogénico (donante) de medula ósea.
De Acuerdo a la Sociedad Americana de Hematología, el linfoma No Hodgkin es el más común y es el tipo de linfoma que causa mayor cantidad de defunciones. Según sus estadísticas, indican que la tasa de supervivencia ha mejorado en los últimos 10 años a 70%, y son los pacientes pediátricos los que presentan mejores resultados. Con la optimización de los tratamientos, el Linfoma de Hodgkin ha logrado una tasa de supervivencia al 92%.
La Dra. Carina Araujo concluye explicando que es importante que un paciente con linfoma tenga buena actitud y se apoye de un equipo multidisciplinario, dirigido por su hematólogo o hematooncólogo con ayuda de otras especialidades como pediatría médica, medicina interna, infectología, cardiología, endocrinología, nutrición y dietética, entre otros. Cualquier duda o recomendación que no sea realizada por su equipo médico, debe ser consultada con el mismo. Actualmente la medicina es muy abierta y la relación medico-paciente es bastante estrecha lo que ayuda a obtener mejores resultados.
http://informe21.com/salud-y-bienestar/el-linfoma-afecta-a-todas-las-edades-y-cualquier-parte-del-cuerpo
Hoy 22 de septiembre se conmemora el Día Mundial de la Leucemia, un tipo de cáncer hematológico que se origina en la médula ósea. A pesar de los avances y de la continua investigación en leucemia, todavía no se saben las causas que provocan la enfermedad, de la que se conocen diferentes tipos, como la leucemia mieloide aguda, leucemia mieloide crónica, leucemia linfática crónica o leucemia linfoblástica aguda. La compañía biotecnológica Shire, líder en investigación en enfermedades raras y con una franquicia creciente en oncología, centra principalmente sus investigaciones en este último tipo.
La leucemia linfoblástica aguda (LLA) se trata de un cáncer bastante frecuente en niños, pero cuya frecuencia baja a partir de la adolescencia, considerándose una enfermedad rara en adultos. “Globalmente su incidencia en adultos es inferior a 1 caso nuevo por cada 100.000 habitantes y año”, afirma el doctor Josep María Ribera, jefe del Servicio de Hematología Clínica del Instituto Catalán de Oncología (ICO) de Badalona. Como explica el Dr. Ribera, la edad es uno de los factores de riesgo que determina el avance de esta enfermedad. “El pronóstico es bueno en niños, llegando a tener una supervivencia del 90%”, indica, “aunque va disminuyendo progresivamente, de tal modo que en el subgrupo de pacientes mayores de 60 años la supervivencia es de tan solo un 10%-20%, debido tanto a una menor respuesta al tratamiento como a una mayor toxicidad del mismo”.
Las opciones de tratamiento disponibles hoy en día varían en función del tipo de paciente y del grupo de riesgo. Estas opciones incluyen quimioterapia, trasplante de progenitores hematopoyéticos (médula ósea, sangre periférica o sangre de cordón umbilical), así como nuevos fármacos dirigidos a dianas moleculares e inmunoterapia. Para la mayoría de pacientes, que se denominan de “riesgo estándar”, la quimioterapia suele ser suficiente, y sólo se realiza el trasplante en caso de recaída, mientras que los considerados de “riesgo elevado” se tratan con quimioterapia seguida de trasplante. Por otro lado, para los pacientes cuya leucemia presenta el cromosoma Filadelfia (conocidos como Ph+), subgrupo de pacientes de “alto riesgo”, “se emplea además de la quimioterapia, unos fármacos denominados inhibidores de tirosina quinasa (imatinib, dasatanib, nilotinib y ponatinib), en general seguidos de trasplante, con unos resultados francamente prometedores”, manifiesta el doctor Ribera.
En los últimos años se han logrado importantes avances gracias a las mejoras en el tratamiento, como por ejemplo la asparaginasa, que es un fármaco puntero en el tratamiento de la leucemia linfoblástica aguda que, como explica el doctor, “se ha empleado mucho para tratar la leucemia linfoblástica infantil, y en el momento actual forma parte de la mayoría de pautas de tratamiento de la leucemia linfoblástica en los adultos”. Actualmente se encuentran disponibles varias formulaciones de asparaginasa, como la asparaginasa pegilada, recientemente aprobada por las autoridades regulatorias europeas y aún no comercializada en España. Esta nueva formulación permite mantener actividad estable durante dos semanas administrando una sola dosis, frente a la formulación convencional que debe administrarse casa 24-48 horas. Como expone el doctor Josep María Ribera “esto no solo mejora la calidad de vida de los pacientes, sino que produce menos reacciones alérgicas”. Asimismo, se encuentran en marcha otros ensayos clínicos con otras formulaciones de asparaginasa, como es el caso de la calaspargasa.
El doctor Ribera destaca el papel de Shire en la investigación de tratamientos para la mejora de esta enfermedad, “cuando se produzca la comercialización en España de la asparaginasa pegilada será una gran noticia para nuestros pacientes, y estoy convencido de que Shire, con su compromiso con la oncología, será clave en un futuro no lejano del tratamiento de la leucemia linfoblástica aguda”. Por último, y con motivo del Día Mundial de la Leucemia, el doctor Ribera destaca la reciente introducción de la inmunoterapia, que está deparando importantes resultados en el tratamiento, así como los fármacos que están en fase de investigación dirigidos a dianas moleculares específicas para subtipos determinados de leucemia linfoblástica, lo que “llevará sin duda a emplear tratamientos cada vez más personalizados y eficaces”, concluye.
MIENTRAS CONTINÚA BUSCANDO UNA MÉDULA COMPATIBLE
Las donaciones de médula ósea ya han aumentado considerablemente, pero Pablo Ráez, un joven de 20 años con leucemia, ha pedido en sus redes sociales que se llegue al millón de donantes.
Pablo Ráez, joven de 20 años con leucemia, continúa buscando un donante compatible. Desde hace semanas, a través de las redes sociales, ha concienciado a la población de lo importante que es donar médula ósea y sangre, "ser donante no cuesta nada y salvas vidas", escribía en una publicación en Facebook.
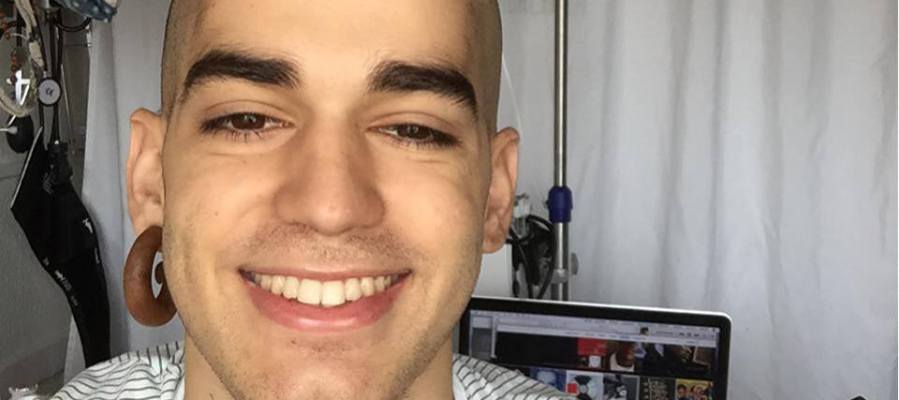
Ráez quiere que se llegué al millón de donantes de médula, por eso en sus publicaciones propone este desafío: "Me gustaría que llegáramos al millón de donantes de médula en España. Vamos a conseguir este gran reto, ¿no?. Ya se ha iniciado, y yo soy esa imagen que representa la vida, así que el reto va aún con más fuerza. De modo que sigamos llevando este mensaje hasta los confines del planeta".
En Málaga, el número de donantes ha incrementado considerablemente. En Andalucía, el pasado mes fueron 2.075 donantes nuevos y en 2016, la cifra es de 8.196. Esto supone "casi el doble de lo que se esperaba para todo el año, un 183%", según informaba el coordinador del Plan Andaluz de Médula Osea, Sergio Fernández.
Hace días que Pablo no publica nada por su delicado estado de salud. Pero su novia, Andrea Rodríguez, ha informado este miércoles que "Pablo ha mejorado respecto a sus órganos inflamados y a la pericarditis, sigue sin visión y con fiebre, Seguimos buscando una médula compatible". Andrea también ha animado en su publicación a llegar al millón de donantes.























